Sífilis y Toxoplasmosis
Sífilis
Es una infección de transmisión sexual (ITS) causada por una bacteria llamada Treponema pallidum. Se la consideraba una enfermedad casi erradicada en España hasta el año 2000, pero actualmente hay un brote bastante importante de esta dolencia tanto en la población general como en las personas con VIH.
¿Cómo se transmite?
La sífilis se puede adquirir a través de prácticas sexuales orales, vaginales o anales, cuando éstas se llevan a cabo sin protección y se entra en contacto directo con úlceras o lesiones. Se puede transmitir también por contacto físico con las erupciones y las lesiones que pueden aparecer en cualquier parte del cuerpo. Existen, asimismo, probabilidades de que se pueda transmitir de la madre al hijo o a través del contacto con sangre infectada por la bacteria Treponema pallidum.
Poco después, esta bacteria entra en el cuerpo y se propaga por el torrente sanguíneo o mediante el sistema linfático. Casi todos los órganos pueden verse afectados, incluido el sistema nervioso central (SNC). Si no se trata oportunamente, la sífilis puede persistir durante décadas y, de manera eventual, causar hasta la muerte.
¿Cuáles son las fases y síntomas?
Existen tres fases de esta enfermedad: La sífilis primaria, la sífilis secundaria y la sífilis terciaria. Durante las dos primeras fases, la sífilis es altamente contagiosa.
La sífilis puede causar una serie de síntomas, o ninguno, en las personas sin VIH. En la primera fase suele aparecer una pequeña herida, llaga o úlcera (llamada chancro) en la zona del cuerpo donde se ha producido la infección, generalmente en el pene, el ano o la zona alrededor de éste, en la vagina o alrededor de ésta, o en la boca. Este chancro no es doloroso y, de forma habitual, se cura por sí solo con rapidez. Puede ir acompañado de inflamación en los ganglios.
En las personas con VIH, los chancros pueden aparecer como úlceras múltiples o fuera de lo normal, lo cual puede hacer que la sífilis sea confundida con un ataque de herpes genital. A las personas con VIH se les suele diagnosticar la sífilis cuando ésta ha alcanzado la fase secundaria con mayor frecuencia que en aquéllas sin VIH.
La sífilis secundaria se desarrolla, por lo general, en los meses posteriores a la infección; en esta fase pueden aparecer erupciones cutáneas, inflamación en los ganglios, verrugas, fiebre, dolor muscular, cefalea, zumbido en los oídos y, en raras ocasiones, meningitis. Las erupciones, de color marrón oscuro y del tamaño de una moneda de unos quince milímetros, podrían aparecer también en la palma de las manos y en la planta de los pies. Estas erupciones y las posibles llagas pueden resultar muy infecciosas.
La fase terciaria de la sífilis se desarrolla a lo largo de los diez años tras la infección y puede provocar lesiones en la mayoría de los órganos internos. Se caracteriza por la presencia de gomas –tejido edematizado y muerto, de apariencia fibrosa, que se puede desarrollar con frecuencia en el hígado, aunque también puede encontrarse en los huesos, cerebro (causando neurosífilis), corazón, piel y testículos- o alteraciones cardiovasculares.
A su vez, la sífilis se diagnostica en dos etapas. Las dos primeras fases de la enfermedad, así como las latencias y recidivas que ocurren durante el primer año de la infección, constituyen lo que se denomina sífilis precoz. Si, en cambio, ha transcurrido más de un año desde la infección se denomina sífilis tardía, cuyas situaciones condicionarán el tratamiento que debe recibirse.
¿Cómo actúa la sífilis en personas con VIH?
En personas con VIH, el transcurso de la sífilis puede ser diferente respecto a las personas sin el virus. Se ha encontrado en las personas con VIH que tienen sífilis un aumento del riesgo de daño cerebral y síntomas poco comunes que pueden incluir úlceras en la piel y en la boca y fiebre. Es probable además que, a raíz del VIH, se acelere el curso de la sífilis. Diversos estudios han mostrado que la sífilis puede disminuir los recuentos de células CD4 y aumentar la carga viral en los hombres que tienen VIH.
¿Cómo puedo saber si tengo sífilis?
El diagnóstico de la sífilis se puede hacer cuando hay presencia de chancros: es posible ver la bacteria a través del microscopio con una muestra tomada de la úlcera. ElTreponema pallidum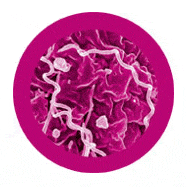 tiene una apariencia distintiva en forma de espiral.
tiene una apariencia distintiva en forma de espiral.
Para determinar que no se trate de otra posible enfermedad de transmisión sexual, se debe efectuar un análisis de sangre para la sífilis. El cuerpo podría tardar hasta tres meses en desarrollar anticuerpos para la bacteria que causa la enfermedad, así que un análisis realizado poco después de la infección no sería totalmente capaz de detectarla. Existen evidencias científicas que sugieren que los análisis para determinar la existencia de sífilis no son del todo fiables en personas con VIH.
Si se sospecha que la infección está afectando al cerebro, se puede realizar una punción lumbar para determinar el alcance de la infección.
¿Se puede tratar la sífilis?
Sí, se puede tratar y se suele hacer con una serie de inyecciones de penicilina. Si se tiene alergia a ésta, el tratamiento consistirá en un antibiótico alternativo que se suministrará en una serie de pastillas. Otra posibilidad es que se supere la alergia a la penicilina a través de una desensibilización (tomando, al principio, dosis muy reducidas de penicilina, e ir aumentándolas en un muy breve período de tiempo para evitar las alergias y los efectos tóxicos que produce).
A las personas con VIH se les suele recetar dosis mayores de medicamento durante más tiempo. Es importante completar el tratamiento hasta el final para asegurarse de que la sífilis está totalmente curada: se realizarán sucesivos análisis de sangre después del alta médica, en los meses 1, 2, 3, 6, 12 y 24.
¿Se puede evitar la transmisión de la sífilis?
Si tienes sífilis, se puede impedir su transmisión a otras personas, o ser reinfectado, evitando mantener relaciones sexuales hasta que finalices el tratamiento y el médico te diga que ha funcionado.
Fuentes: Aidsmap / Grupo de Trabajo sobre Tratamientos del VIH / Infecto
Referencias:
-
Pestoni, C. et alii. Sífilis: perspectivas terapéuticas actuales. An. Med. Interna (Madrid). [online]. 2002, vol. 19, no. 2 [citado 2007-12-31], pp. 47-53. Disponible en: https://scielo.isciii.es/scielo ISSN 0212-7199.
-
Braselli, Adelina. Sífilis. Disponible en:www.infecto.edu.uy/indicetema.html
-
Grupo de Trabajo sobre Tratamientos del VIH (gTt). Infovihtal #33. Disponible en: gtt-vih.org/files/active/0/InfoV_esp_33.pdf
Toxoplasmosis
La toxoplasmosis es una infección causada por un parásito, Toxoplasma gondii, incluida en la categoría de infecciones oportunistas, puesto que se manifiesta y progresa cuando el sistema inmune está muy deteriorado por el avance de la infección por VIH.
Las infecciones oportunistas pueden estar causadas por distintos tipos de microorganismos como virus, bacterias, hongos y parásitos.
La toxoplasmosis generalmente afecta al cerebro provocando encefalitis por toxoplasma pero también puede infectar otros órganos, como los ojos y los pulmones.
El Toxoplasma gondii se encuentra comúnmente en los pájaros, en los gatos y en la carne poco cocida. Muchas personas han entrado en contacto con éste microorganismo y han generado anticuerpos, en general esto no representa mayor problema, a menos que el sistema inmune se encuentre fuertemente debilitado.
La encefalitis por toxoplasma es una enfermedad rara en personas con VIH y recuentos de CD4 superiores a 200 y muy común cuando los recuentos de células CD4 son inferiores a 50.
Los síntomas más comunes de la encefalitis por toxoplasma son: dolor de cabeza, fiebre, convulsiones, trastornos de conducta y coma.
En caso de un diagnóstico de toxoplasmosis (encefalitis o por afectación de otros órganos), se administra una potente medicación que normalmente incluye tres fármacos: un antibiótico, un fármaco que también se usa para la malaria y un potente complejo de vitamina B.
La toxoplasmosis se puede prevenir. En las personas que no tienen anticuerpos para el Toxoplasma gondii(podemos saberlo a través de un PCR, en una prueba incluida en la analítica sanguínea) lo mejor es evitar el contacto con el microorganismo tomando algunas medidas: cocer suficientemente la carne (el tiempo suficiente para que la temperatura interna llegue a 150ºC) y usar guantes de goma para limpiar las heces de gatos y pájaros. También es recomendable limpiar los residuos de estos animales a diario, puesto que el microorganismo no es infeccioso en las heces frescas y necesita de unos días de incuvación.
En cuanto a la prevención de la toxoplasmosis en las personas que han estado expuestas al Toxoplasma gondii, actualmente se sabe que los fármacos usados para prevenir la neumonía por Pneumocystis (PCP), prescritos a las personas con recuentos inferiores a 200 CD4 son también eficaces como profilaxis (prevención) para la toxoplasmosis.
Elaborado por el equipo de GtT


